általánosság
Az 1. típusú diabetes mellitus az inzulin, a hasnyálmirigy által termelt hormon hiánya (vagy súlyos elégtelensége) által okozott anyagcsere-betegség.
A klasszikus tünetek főként a vizeletürítés, a szomjúság és az étvágy, valamint a fogyás növekedését érintik.

Ennek az autoimmun reakciónak az okait rosszul értik; feltételezzük, hogy genetikai vagy endogén vagy exogén lehetnek.
A fő teszt, amely lehetővé teszi az 1. típusú diabetes mellitus diagnosztizálását és megkülönböztetését a 2. típusú cukorbetegségtől, az autoimmun reakcióban részt vevő autoantitestek kutatásán alapul.
Az 1-es típusú cukorbetegeknek az exogén inzulin beadására van szükség, azaz a hormon szintetikus formája, amely a természeteshez hasonló. Ezt a terápiát végtelen ideig kell követni, és általában nem veszélyezteti a normál napi tevékenységet. Az 1. típusú cukorbetegeket az inzulin-gyógyszeres kezelés önálló kezelésére utasítják és képzik.
Kezelés nélkül az 1. típusú diabetes mellitus különböző súlyos szövődményeket okoz, mind akut, mind krónikus. Az 1-es típusú diabetes mellitus más szövődményei fedezhetőek, és főként az inzulin túladagolása által okozott IP-glikémián alapulnak.
Az 1. típusú cukorbetegség a teljes cukorbetegség 5-10% -át teszi ki a világon.
Hasnyálmirigy és cukorbetegség 1. típus
Rövid anatómiai funkciós visszahívás
A hasnyálmirigy egy mirigy szerv, amely a gerincesek emésztőrendszerét és endokrin rendszerét támogatja.
Emberben a hasüregben található, a gyomor mögött.
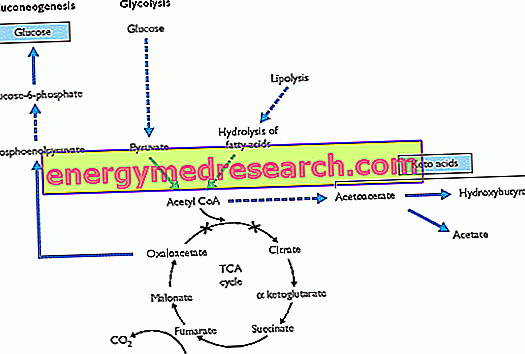
Ez egy endokrin mirigy, amely számos fontos hormonot termel, köztük az inzulin, a glukagon, a szomatosztatin és a hasnyálmirigy polipeptid.
Exokrin szerepe is van, mivel az emésztőrendszert a szénhidrátok, fehérjék és lipidek emésztésére specifikus enzimeket tartalmaz.
Az 1. típusú diabetes mellitusban csak az inzulin endokrin funkciója sérül.
Kórélettani
Az 1. típus (T1D néven is ismert) a hasnyálmirigy béta sejtek autoimmun léziója által okozott cukorbetegség egy formája. Ha megsérültek, ezek a sejtek már nem termelnek inzulint, függetlenül attól, hogy milyen kockázati tényezők és okozati entitások lehetnek.
A múltban az 1-es típusú cukorbetegség inzulinfüggő vagy fiatalkori cukorbetegségnek is nevezhető, de ma ezek a definíciók alapvetően helytelenek vagy hiányosak.
Az 1-es típusú cukorbetegség egyes okai különböző patofiziológiai folyamatokra vonatkozhatnak, amelyek viszont a hasnyálmirigy béta sejtjeit elpusztítják. A folyamat ezeken a lépéseken megy keresztül:
- Az autoreaktív CD4 segítő T sejtek és a citotoxikus CD8 T limfociták felvétele
- Autoantitestek felvétele B
- A veleszületett immunrendszer aktiválása.

okai
Az 1-es típusú cukorbetegség kialakulásának oka nem ismert.
Számos magyarázó elmélet került előterjesztésre, és az okok lehetnek egy vagy több azok közül, amelyeket felsorolunk:
- Genetikai hajlam
- Diabetogén aktivátor jelenléte (immun faktor)
- Egy antigén (például vírus) expozíciója.
Genetika és öröklés
Az 1. típusú cukorbetegség olyan betegség, amely több mint 50 gént tartalmaz.
A lókusz helyétől vagy kombinációjától függően a betegség domináns, recesszív vagy köztes.
A legerősebb gén az IDDM1, és megtalálható a 6. kromoszómán, pontosabban a 6p21 festési régióban (MHC II. Osztály). E gén néhány változata növeli az 1-es típusú hisztokompatibilitási jellemzők csökkenésének kockázatát: ezek a következők: DRB1 0401, DRB1 0402, DRB1 0405, DQA 0301, DQB1 0302 és DQB1 0201, amelyek gyakoribbak az európai és észak-amerikai populációkban. Különösen úgy tűnik, hogy néhánynak védő szerepe van.
Az 1-es típusú cukorbetegség kialakulásának kockázata egy gyermek esetében:
- 10%, ha az apa érintett
- 10%, ha a testvér érintett
- 4%, ha az anya érintett, és a szüléskor 25 vagy annál fiatalabb volt
- 1%, ha az anya érintett, és a kézbesítéskor több mint 25 éves volt.
Környezeti tényezők
A környezeti tényezők befolyásolják az 1. típusú diabetes mellitus expresszióját.
A monozigóta ikrek esetében (akiknek ugyanaz a genetikai örökségük), amikor egyiküket a betegség érinti, a másiknak csak 30-50% -a van annak megnyilvánulására. Ez azt jelenti, hogy az esetek 50-70% -ában a betegség csak két azonos ikrek egyikét támadja meg. Az úgynevezett egyezőségi index kevesebb, mint 50%, ami nagyon fontos környezeti hatásra utal.
Más környezeti tényezők a saját területre vonatkoznak. Bizonyos európai területeken, ahol a kaukázusi populációk tartózkodnak, 10-szer nagyobb a kockázata annak, hogy sokan mások. Áthelyezés esetén úgy tűnik, hogy a veszély a célország alapján növekszik vagy csökken.
A vírusok szerepe
Az 1-es típusú cukorbetegség kialakulásának okairól szóló elmélet egy vírus interferenciáján alapul. Ez stimulálná az immunrendszer kiváltását, amely még mindig titokzatos okokból a hasnyálmirigy béta-sejtjeinek támadását eredményezi.
A Coxsackie víruscsalád, amelyhez a rubeola vírus tartozik, úgy tűnik, részt vesz ebben a mechanizmusban, de a bizonyítékok még nem elegendőek annak bizonyításához. Valójában ez az érzékenység nem érinti az egész populációt, és csak néhány, rubeola által érintett személy alakul ki az 1. típusú diabetes mellitusban.
Ez egy bizonyos genetikai sebezhetőséget sugallott, és nem meglepő módon azonosították az egyes HLA genotípusok örökletes tendenciáját. Korrelációjuk és autoimmun mechanizmusuk azonban továbbra is félreértik.
Vegyszerek és gyógyszerek
Egyes vegyi anyagok és gyógyszerek szelektíven elpusztítják a hasnyálmirigy sejtjeit.
Az 1976-ban széles körben elterjedt pirinuron szelektíven elpusztítja az 1. típusú cukorbetegséget okozó hasnyálmirigy-béta-sejteket, melyet az 1970-es évek végén visszavontak a legtöbb piacról, de nem mindenütt.
A hasnyálmirigyrák kemoterápiájában alkalmazott antibiotikum és rákellenes szer, a streptozotocin megöli a béta-sejteket azáltal, hogy megfosztja az endokrin inzulin kapacitását.
tünetek
Az 1. típusú diabetes mellitus klasszikus tünetei a következők:
- Polyuria: túlzott vizeletürítés
- Polidipszia: fokozott szomjúság
- Xerostomia: szájszárazság
- Polyphagia: fokozott étvágy
- Krónikus fáradtság
- Indokolatlan fogyás.

Akut komplikációk
Számos 1. típusú cukorbeteg diagnosztizálnak bizonyos betegségre jellemző szövődmények kialakulását, például:
- Diabetikus ketoacidózis
- Nem ketoszikus hyperosmoláris-hiperglikémiás kóma.
Diabetikus ketoacidózis: Hogyan nyilvánul meg ez?
Az 1-es típusú cukorbetegség ketoacidózisa a keton testek felhalmozódása miatt következik be.
A zsírok és az aminosavak fogyasztásából származó anyagcsere-hulladék keletkezik. Ez a körülmény az inzulin hiánya és a szövetekben lévő glükózhiány miatt jelentkezik.
A diabéteszes ketoacidózis tünetei:
- Xeroderma: száraz bőr
- Hyperventiláció és tachypnea: mély és gyors légzés
- álmosság
- Hasi fájdalmak
- Hányás.
Hyperosmolar-Hyperglycemic Coma Non Ketosico
Nagyon gyakran a fertőzés vagy az 1. típusú cukorbetegség jelenlétében a kábítószer-fogyasztás okozta halálozási aránya eléri az 50% -ot.
A patológiai mechanizmus a következőket foglalja magában:
- Túlzott glikémiás koncentráció
- Intenzív vese szűrés a glükóz kiválasztásához
- A rehidratáció hiánya.
Gyakran fordul elő fókuszos vagy generalizált görcsök megjelenésével.
Krónikus szövődmények
Az 1. típusú cukorbetegség hosszú távú szövődményei főként makro- és mikro-angiopátiákkal (vérerek komplikációival) kapcsolatosak.
A rosszul kezelt 1. típusú diabetes mellitus szövődményei lehetnek:
- Makrocirkuláció (makroangiopátiák) érrendszeri betegségei: stroke, miokardiális infarktus
- A mikrocirkuláció (mikroangiopátiák) érrendszeri betegségei: retinopátiák, nefropátia és neuropátiák
- Egyéb, a fentiekhez kapcsolódó vagy nem kapcsolódó: diabéteszes veseelégtelenség, fertőzésekre való érzékenység, cukorbeteg lábfej amputáció, szürkehályog, húgyúti fertőzések, szexuális zavar stb.
- Klinikai depresszió: az esetek 12% -ában.
A makroangiopátia kóros alapja az atherosclerosis.
Azonban a szív-érrendszeri betegségek és a neuropátia is autoimmun alapon lehet. Az ilyen típusú szövődmények esetében a nők 40% -kal magasabb a halálozási kockázata, mint a férfiaknál.
A húgyúti fertőzések
Az 1-es típusú cukorbetegségben szenvedő betegeknél a húgyúti fertőzések száma megnövekedett.
Ennek oka a húgyhólyag diszfunkciója, amely diabéteszes nefropátia. Ez az érzékenység csökkenését okozhatja, ami viszont növeli a vizeletretenciót (a fertőzések kockázati tényezője).
Szexuális zavar
A szexuális diszfunkció gyakran a fizikai tényezők (például idegkárosodás és / vagy gyenge keringés) és a pszichológiai tényezők (pl. A betegség által okozott stressz és / vagy depresszió) következménye.
- Férfiak: a férfiak leggyakoribb szexuális problémái az erekció és az ejakuláció nehézségei (retrográd komplikáció).
- Nőstények: a statisztikai vizsgálatok kimutatták, hogy szignifikáns összefüggés van az 1. típusú diabetes mellitus és a nők szexuális problémái között (bár a mechanizmus nem egyértelmű). A leggyakoribb diszfunkciók közé tartozik a csökkent érzékenység, szárazság, nehézség / képtelenség elérni az orgazmust, a nemi fájdalom és a libidó csökkenése.
diagnózis
Az 1. típusú cukorbetegségre jellemző a visszatérő és tartós hiperglikémia, amely az alábbi követelmények közül egy vagy többet diagnosztizál:
- Éhgyomri vércukor 126 mg / dl vagy annál nagyobb (7, 0 mmol / l)
- 200 mg / dl (11, 1 mmol / l) vagy annál nagyobb glikémia, 2 órával a szájon át adott, 75 g glükóztartalmú orális terhelés után (glükóz tolerancia vizsgálat)
- A hiperglikémia és a diagnosztikai visszaigazolás tünetei (200 mg / dl vagy 11, 1 mmol / l)
- A glikált hemoglobin (A1c típus) 48 mmol / mol vagy nagyobb.
NB ! Ezeket a kritériumokat az Egészségügyi Világszervezet (WHO) javasolja.
Kezdet
Az 1-es típusú cukorbetegségben szenvedő betegek kb. ¼-je diabéteszes ketoacidózissal kezdődik. Ez a metabolikus acidózis, a vérben a keton testek növekedése által okozott metabolikus acidózis; ezt a növekedést a zsírsavak és az aminosavak kizárólagos energetikai használata okozza.
Ritkábban az 1. típusú diabetes mellitus hipoglikémiás összeomlás (vagy kóma) esetén jelentkezhet. Ennek oka az inzulin túlzott termelése a végső megszakítást megelőző néhány pillanatban. Ez elég veszélyes körülmény.
Differenciáldiagnózis
Más típusú cukorbetegség diagnosztizálása különböző körülmények között történik.
Például a szokásos szűrővel, a hiperglikémia véletlenszerű kimutatásával és a másodlagos tünetek felismerésével (fáradtság és látási zavarok).
A 2-es típusú cukorbetegség gyakran későn azonosítható a hosszú távú szövődmények miatt, mint például a stroke, a miokardiális infarktus, a neuropary, a lábfekély vagy a sebgyógyulás nehézsége, a szemproblémák, a gombás fertőzések és a gyermek születése. macrosomia vagy hipoglikémia szenved.
Pozitív eredményt azonban egyértelműen hiperglikémia hiányában meg kell erősíteni a pozitív eredmény ismétlésével.
Az 1. és 2. típusú diabetes mellitus közötti differenciáldiagnózis, mindkettő hiperglikémiával jellemezhető, főként az anyagcsere-károsodás okát érinti.
Míg az 1. típusban a hasnyálmirigy béta-sejtek pusztulása következtében jelentősen csökken az inzulin, a 2. típusú inzulinrezisztencia jelenik meg (az 1. típusban hiányzik).
Az 1. típusú cukorbetegségre jellemző másik tényező a hasnyálmirigy béta-sejtek pusztulását célzó antitestek jelenléte.
Autoantitestek észlelése
Az 1. típusú cukorbetegséghez kapcsolódó autoantitestek megjelenése a vérben kimutatták, hogy még a hiperglikémia előtt is képes előre jelezni a betegség kialakulását.
A fő autoantitestek a következők:
- Anti-szigetsejtes autoantitestek
- Anti-inzulin autoantitestek
- A glutaminsav-dekarboxiláz (GAD) 65 kDa izoformájához tartozó autoantitestek,
- A tirozin-foszfatáz anti-IA-2 autoantitestei
- Cink-transzporter autoantitestek (ZnT8).
A tünetek és a klinikai tünetek megnyilvánulását megelőzően az 1-es típusú cukorbetegség diagnózisa nem meghatározható. Azonban az autoantitestek megjelenése azonban a "látens autoimmun diabétesz" állapotát vázolja fel.
Nem mindegyik, aki egy vagy több ilyen autoantitestet mutat, az 1. típusú cukorbetegség kialakulásához vezet. például három vagy négy különböző típusú antitest esetén 60-100% -os kockázati szint érhető el.
A vérben megjelenő autoantitestek megjelenése és a klinikailag diagnosztizálható 1. típusú cukorbetegség kialakulásának időintervalluma pár hónap lehet (csecsemők és kisgyermekek); másrészt egyes témákban több év is eltarthat.
Csak az izolált sejt autoantitestek vizsgálata hagyományos immunfluoreszcencia detektálást igényel, míg a többit specifikus radio-kötő vizsgálatokkal mérik.
Megelőzés és terápia
Az 1. típusú diabetes mellitus jelenleg nem megelőzhető.
Egyes kutatók azt mondják, hogy elkerülhető, ha megfelelően kezelik a látens autoimmun fázisban, mielőtt az immunrendszer aktiválódik a hasnyálmirigy béta sejtjei ellen.
Immunszuppresszív gyógyszerek
Úgy tűnik, hogy a ciklosporin A, egy immunszuppresszív szer, képes blokkolni a béta-sejtek pusztulását. A vese toxicitása és egyéb mellékhatásai azonban hosszú távú alkalmazás esetén nagyon alkalmatlanok.
Úgy tűnik, hogy az anti-CD3 antitestek, beleértve a teplizumabot és az otelixizumabot is, megtartják az inzulint. Ennek a hatásnak a mechanizmusa valószínűleg a szabályozó T-sejtek megőrzésének tulajdonítható. Ezek a mediátorok elnyomják az immunrendszer aktiválódását, fenntartják a homeosztázist és az ön-antigének toleranciáját. Ezen hatások időtartama még nem ismert
A rituximab elleni anti-CD20 antitestek gátolják a B sejteket, de a hosszú távú hatások nem ismertek.
diéta
Egyes kutatások szerint a szoptatás csökkenti az 1. típusú diabetes mellitus kialakulásának kockázatát.
Megállapították, hogy az első életévben a 2000 NE-es D-vitamin bevitel megelőző, de a tápanyag és a betegség közötti okozati összefüggés nem egyértelmű.
A B3-sejtekkel kezelt antitestekkel (PP vagy niacin) kezelt gyermekek drasztikus csökkenést mutatnak az első hét életévben.
Stressz és depresszió
Az 1. típusú cukorbeteg életmódjához kapcsolódó pszichológiai stressz jelentős; nem meglepő, hogy ennek a patológiának a szövődményei közé tartoznak a depressziós tünetek és a súlyos depresszió.
A kellemetlenségek elkerülése érdekében megelőző intézkedések vannak, mint például: testmozgás, hobbi és jótékonysági szervezetekben való részvétel.
inzulin
A 2. típusú cukorbetegségtől eltérően az étrend és a testmozgás nem gyógyít.
Az endokrin elégtelenség esetén az 1. típusú cukorbetegek kötelesek szubkután vagy injektálással injektálni magukat.
Ma az inzulin szintetikus; a múltban állati eredetű hormonokat (szarvasmarhákat, lovakat, halakat stb.) használtak.
Az inzulin négy fő típusa van:
- Gyors hatású: a hatás 15 perc alatt következik be, csúcs értéke 30 és 90 'között van.
- Rövid hatású: a hatás 30 perc alatt következik be, csúcs 2 és 4 óra között.
- Közbenső hatás: a hatás 1-2 óra alatt következik be, csúcs 4 és 10 óra között.
- Hosszú hatástartamú: naponta egyszer adagolva 1-2 óra múlva jelentkezik, és hosszan tartó hatást gyakorol mindenkire 24.
FIGYELEM! Az inzulin feleslege hipoglikémiát (<70 mg / dl) és a legsúlyosabb esetekben hypoglykaemiás kómát okozhat.
Az élelmiszer-kezelés és a vércukorszint-kimutatás két nagyon fontos tényező, amelyek az exogén inzulin feleslegének és hibájának elkerülésére szolgálnak.
Az étrend tekintetében az egyik kulcsfontosságú pont a szénhidrátok számlálása; a glikémiás becslést illetően elegendő egy elektronikus eszköz (glükométer) használata.
Lásd még: 1. típusú diabetes mellitus diéta.
Az élelmiszer / hormon kezelés célja, hogy a hosszú távú szövődmények elkerülése érdekében rövid távon körülbelül 80-140 mg / dl vércukorszintet tartson fenn és a 7% alatti glikált hemoglobint.
További információ: 1. típusú diabéteszes kezelési gyógyszerek »
Hasnyálmirigy-transzplantáció
Az 1. típusú diabetes mellitusban, különösen azokban az esetekben, amikor az inzulinkezelés nehezebb, béta-sejt transzplantáció is lehetséges a hasnyálmirigyben.
A nehézségek a kompatibilis donorok felvételével és a visszautasítás elleni gyógyszerek alkalmazásának mellékhatásaival kapcsolatosak.
Az első 3 évben (az inzulin-függetlenségként definiált) sikeressége 44% körüli.
járványtan
Az 1-es típusú cukorbetegség az összes cukorbetegség 5-10% -át teszi ki, vagy 11-22 000 000-et világszerte.
2006-ban az 1. típusú cukorbetegség 440 ezer gyermeknél 14 év alatti volt, és a cukorbetegség elsődleges oka a 10 évnél fiatalabbaknál.
Az 1-es típusú cukorbetegség diagnózisa évente körülbelül 3% -kal nő.
Az árak országonként eltérőek:
- Finnországban évente 57 eset / 100 000 fő
- Észak-Európában és az Egyesült Államokban évente 8-17 eset 100 000-re
- Japánban és Kínában évente 1-3 000 eset 100 000-re.
Az amerikaiak, az amerikai hispánok és a fekete spanyol amerikaiak nagyobb valószínűséggel alakulnak ki az 1. típusú diabetes mellitusban, mint a nem spanyol fehérek.
keresés
Az 1. típusú diabéteszes kutatást a kormányok, az ipar (pl. Gyógyszeripari vállalatok) és a jótékonysági szervezetek finanszírozzák.
Jelenleg a kísérlet két különböző irányban mozog:
- Pluripotens őssejtek: ezek olyan sejtek, amelyek további specifikus béta-sejtek létrehozására használhatók. 2014-ben az egerekkel végzett kísérlet pozitív eredményt hozott, de mielőtt ezeket a technikákat emberben lehetne alkalmazni, további vizsgálatra van szükség.
- A vakcina: az 1. típusú diabétesz kezelésére vagy megelőzésére szolgáló vakcinák célja a hasnyálmirigy béta-sejtek és az inzulin immun toleranciájának indukálása. Néhány hiba után jelenleg nincs működő vakcina. 2014 óta új protokollok indultak.